チェーン薬局勤務のシンです。
今回は、高齢者に対して特に慎重な投与を要する薬物リスト(以下、本リスト)(1)について解説します。
まず始めにお伝えしますが、本リストは、週刊現代などの飲み続けると危ない薬リストとは、全くの別物です。
週刊現代のリストは、単に、売れている薬をターゲットとし、ベネフィットを無視してリスクのみを強調したものです。
リスク・ベネフィットの客観的な評価が行われておりません。
一方、本リストは、多くの論文を基にして評価されたものです。
公表後、パブリックコメントを募集し、一部修正も行っております。
1991年、アメリカのBeers医師が潜在的に不適切な薬物リストを公表しました。
通称Beers Criteria(ビアーズ基準)と呼ばれているものです。
Beers医師の死後は、アメリカ老年医学会が3年毎に更新しています。
日本でも、日本老年医学会が、2005年に本リストを公表しました。
Beers Criteriaを基に作成しましたので、7割程度の品目は、両リストで共通です。
2015年に本リストは更新され、第2版が公表されました。
2013年に、本リストの第一版が公表された際、パブリックコメントを募集されました。
集まったコメント、それに対する日本老年医学会の回答も公表されております。
公表されているコメントを見ると、リストに含まれている薬物を使用できなくなると困るといったものが、各領域の専門家から出されていたようです。
しかし、本リストに含まれている薬は、使用できない、中止しなければならないというものではありません。
下記フローチャートに従い、中止・減薬できるのか検討を始めるというだけのものです。
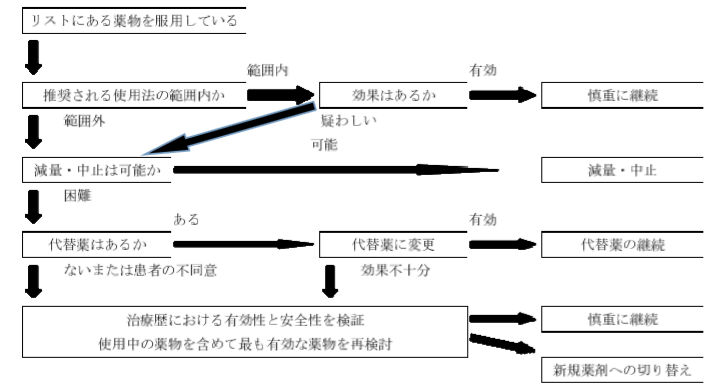
このように、本リストに入っていたらすぐに中止しなければならないということではありません。
医師や患者によっては、減薬に対して感情的な反応をされる方もいらっしゃいます。
減薬・中止を目指すとしても、慎重に対応する必要があります。
ここからは、具体的な薬物名をご紹介していきます。
統合失調症では、服用中止により、再発リスクが上がりますので、中止すべきではありません。(3)
認知症による不穏に対して抗精神病薬を処方されることも多いですが、本リストでは、認知症に投与すべきではないとされております。
認知症に対して抗精神病薬が有効であるという明確なエビデンスはありません。
むしろ、認知症を誘発するとの報告もあります。
また、投与する場合、定型抗精神病薬よりは非定型抗精神病薬が推奨されます。
定型抗精神病薬は、パーキンソン病を誘発・悪化させるためパーキンソン病に禁忌です。
実際には、認知症患者さんの不穏症状に対して抗精神病薬が投与されていることが多いです。
しかし、実は、不穏症状はドネペジル、ガランタミン、リバスチグミンといったコリンエステエラーゼ阻害薬の副作用である場合もあります。
コリンエステエラーゼ阻害薬の減量や中止により、不穏症状が落ち着く例もありますので、医師に情報提供しても良いかもしれません。
また、スルピリド、スルトプリドも、本リストに含まれております。消化器症状に対してスルピリドが処方されている場合、他の薬への置換を提案しても良いかもしれません。
呼吸抑制を起こすバルビツレートだけでなく、ベンゾジアゼピンも、本リストに含まれております。
ベンゾジアゼピン系睡眠薬(ゾピクロン、エスゾピクロン、ゾルピデムも含む)は、発売当初、バルビツレートよりも安全だと宣伝されました。
その結果、必要以上に多く処方されるようになり、その依存性、ふらつき、転倒、骨折が問題になっております。
用量を限定しないベンゾジアゼピン服用患者と非服用患者を調べたところ、ベンゾジアゼピン服用患者では認知症発症が多かったとの報告もあります。(4)
ベンゾジアゼピン服用患者では、多剤併用高用量患者も低用量患者も区別しておりませんので、低用量患者だけの認知症発症リスクは不明です。
ベンゾジゼピン系睡眠薬は、開始から4週間経過すると、プラセボとの差がなくなるとの報告があります。(5)
最小量、最小期間の投与にとどめるべきとされております。
三環系・四環系抗うつ薬には、抗コリン作用があり、認知機能低下、ふらつき、転倒、口渇、便秘、尿閉、嚥下困難といった副作用が報告されております。
パーキンソン病薬としては、L-ドパが第一選択です。
抗コリン薬には、認知症を誘発するとの報告もあります。
なるべく使用すべきでないとされております。
増悪事、Ⅲ期以上の症例、入院の必要な症例では、プレドニゾロン40mg/日、5日間投与が推奨されます。
心房細動には、抗血小板薬ではなく、抗凝固薬(ワルファリンK、ダビガトラン、アピキサバン、エドキサバン、リバーロキサバン)の方が、より効果が高いとされております。
食道、胃、十二指腸の出血の既往のある方は、アスピリン以外の抗血小板薬への変更を提案してもよいかもしれません。
アスピリンを継続する場合、プロトンポンプ阻害薬やミソプロストールを併用することが推奨されます。
出血リスクが高まるため、原則として長期(12カ月以上)の継続は推奨されません。
1剤に出来るのであれば、1剤にすることを検討します。
高齢者では、ジギタリス中毒のリスクがあるため、0.125mg以下の用量とすべきです。
0.125mg以下であっても、定期的に血中濃度測定や心電図でモニタリングすべきです。モニタリングできない場合、中止を考慮します。
脱水、腎機能障害、電解質異常の副作用があります。
定期的に、Na、K、腎機能のモニタリングをすべきです。
気管支喘息やCOPD患者にβ遮断薬を使用する場合、β2選択的阻害薬のカルベジロールが推奨されます。
高血圧に対しては、他の高血圧薬、前立腺肥大症に対しては、他の前立腺肥大症用薬が推奨されます。
ただし、女性の排尿困難に対して保険適応(神経因性膀胱に伴う排尿困難)があるのはウラピジルだけです。
ふらつき、めまい、認知機能低下、せん妄が報告されており、可能な限り使用を控えるべきです。
H2受容体拮抗薬には、H1受容体遮断作用もあり、同様の副作用が生じることがあります。
難治性の蕁麻疹に対して、保険適応外ですが、H1受容体拮抗薬と併用されることもあります。
また、腎機能障害患者では、腎機能に合わせてH2受容体拮抗薬の減量が必要です。
パーキンソン症状の出現、悪化が起きることがあります。また、眠気、ふらつきや注意力低下が起こるため、運転禁止薬です。上述したように、オピオイドによる嘔気予防のためのメトクロプラミドは、1~2週間で中止できるかもしれません。
なお、プロメタジンは、ピーエイ配合錠、PL配合顆粒にも含まれております。
高Mg血症がおきやすくなります。
嘔吐、徐脈、痙攣、傾眠などの症状が出るようなら、中止すべきです。
なお、腎機能低下した患者さんでも使用できる下剤としては、ルビプロストンやセンノシドがあります。
ほとんど消化管から吸収されないリナクロチドや、尿中排泄のほとんどないエロビキシバットも腎機能低下した患者さんに使用できる可能性もありますが、十分な情報はありません。
低血糖の可能性が高いため、可能な限り使用を控えます。
高血糖性昏睡を含む急性病態を除き、可能な限り使用を控えます。
なお、日本糖尿病学会作成「高齢者の血糖コントロール目標について」によると、SU剤やインスリンのような低血糖を起こしやすい薬剤を使用中の患者では、HbA1cの下限が設定されております。(6)
乳酸アシドーシスを起こす可能性がるため、可能な限り使用を控えます。
ブホルミンは、高齢者には禁忌です。
メトホルミンは、中等度以上の腎障害(国内臨床試験では、血清Creが男性1.3mg/dL以上、女性では1.2mg/dL以上を除外した)では禁忌です。
また、胃腸炎などで食事ができないとき、過量のアルコールを摂取したときは、メトホルミンは禁忌なので休薬しなければなりません。
ただし、メトホルミンには、体重減少作用、大血管症抑制作用、中性脂肪、LDLコレステロール低下作用が認められており、また、薬価も安く経済的であることから、米国、欧州では糖尿病治療の第一選択となっております。(7)
心不全の患者、心不全の既往のある患者には禁忌です。
下痢、便秘、放屁、腹満感といった消化器症状に注意が必要です。特に、腸閉塞などの重篤な症状に注意です。
脱水の危険があるため、本リストでは、可能な限り使用を控えることとなっております。
しかし、高齢者であっても、心保護作用や体重減少作用が認められたとの報告も出てきた(8)(9)ため、今後、高齢者への処方も増えていく可能性があります。
便秘、口渇のような短期的副作用のほか、認知機能低下、せん妄も報告されております。
消化管障害、腎障害の副作用があります。可能な限り短期間の使用にとどめるべきです。
中止できない場合、
①プロトンポンプ阻害薬やミスプロストールの併用
②COX-2選択的阻害薬のセレコキシブへの変更
を検討します。
この場合でも、なるべく低用量を使用します。
高血圧、脂質異常症、糖尿病の薬は、血圧、コレステロール、血糖値などを下げるために投与されているのではありません。
血圧、コレステロール、血糖値などを下げることにより、脳卒中、心筋梗塞、腎障害などを予防するために投与されているものです。
これらを下げることにより、若年者では、余命の延長効果認められております。
しかし、高齢者においても、あるいは80代、90代においても、若年者同様の予後改善効果があるのか、十分なエビデンスがないものもあります。
ポリファーマシーに取り組むには、薬剤師も最新のエビデンスを収集する必要があります。
対症療法の効果は出ているのか、確認する必要があります。
症状がないのに継続されている方や、効果がないのに継続されている方がいらっしゃいます。
痛みがないのにNSAIDs継続、胃の症状がないのに胃薬継続されている方がいらっしゃいます。
また、痛みが治まらないため、別の薬を次々追加し、無効の薬も継続されている方もいらっしゃいます。
オピオイドによる嘔気は、ほとんどの場合、開始または増量から1~2週間しか継続しないと言われております(2)が、何年もメトクロプラミドを継続している方もいらっしゃいます。
NSAIDs、H2受容体拮抗薬、メトクロプラミドは、本リストに含まれる薬です。
漫然投与を避けるためには、薬の有効性、患者さんの症状について、服薬指導時、こまめに確認することが必要です。
「薬剤師は、薬の作用、体内動態、相互作用など、薬についての指導しかしてはいけない」と思っているかのような服薬指導をする薬剤師を見かけることがあります。
しかし、薬剤師には、食事指導、運動指導、認知行動療法などのカウンセリング、コミュニケーションスキルの指導、患者さんの社会的問題についての解決策の指導などを行うこともできます。
例えば、腰の痛みに対して毎回湿布のみの処方を受けている患者さんに対して、湿布の使い方しか指導出来ないというのは残念です。
腰の痛みには、前屈、上体反らし、腰を左右にひねるストレッチを指導することが出来ます。
実際、私が運動指導した患者さんで、湿布やNSAIDsの使用頻度の減った方もいらっしゃいます。
多くの薬を飲んでいる方について、個々の病態と生活機能、生活環境、意思・嗜好などを考慮し、減薬、減量可能な薬はどれなのか評価します。
・本リストを覚えよう。
・本リストに入っている薬剤服薬中の患者さんがいらっしゃった場合、丁寧な情報聴取により、減量・中止が可能か評価しよう。
・減量・中止できる可能性がある場合、患者さんご本人にも十分な説明をした上で、処方医にトレーシングレポートを提出しよう。
引用
(1)高齢者の安全な薬物療法ガイドライン2015 日本老年医学会 日本医療研究開発機構研究費・高齢者の薬物治療の安全性に関する研究研究班
(2)非がん性慢性[疼]痛に対するオピオイド鎮痛薬処方ガイドライン 日本ペインクリニック学会非がん性慢性[疼]痛に対するオピオイド鎮痛薬処方ガイドライン作成ワーキンググループ編
(3)統合失調症薬物治療ガイドライン 医学書院 2016年
(4)Association between Development of Dementia and Use of Benzodiazepines: A Systematic Review and Meta-Analysis. Lucchetta RC, da Mata BPM, Mastroianni PC. Pharmacotherapy. 2018 Aug 11. doi: 10.1002/phar.2170.
(5)Deprescribing benzodiazepine receptor agonists: Evidence-based clinical practice guideline. Pottie K, Thompson W, Davies S, Grenier J, Sadowski CA, Welch V, Holbrook A, Boyd C, Swenson R, Ma A, Farrell B. Can Fam Physician. 2018 May;64(5):339-351.
(6)「高齢者糖尿病診療ガイドライン2017」を踏まえた治療の要点と展望 荒木厚、井藤英喜 日老医誌 2018;55:1―12
(7)Management of Hyperglycemia in Type 2 Diabetes, 2015: A Patient-Centered Approach: Update to a Position Statement of the American Diabetes Association and the European Association for the Study of Diabetes. Silvio E. Inzucchi, Richard M. Bergenstal, John B. Buse, Michaela Diamant, Ele Ferrannini, Michael Nauck, Anne L. Peters, Apostolos Tsapas, Richard Wender, David R. Matthews.
(8)Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. Bernard Zinman, Christoph Wanner, John M. Lachin, David Fitchett, Erich Bluhmki, Stefan Hantel, Michaela Mattheus, Theresa Devins, Odd Erik Johansen, Hans J. Woerle, Uli C. Broedl, and Silvio E. Inzucchi. November 26, 2015 N Engl J Med 2015; 373:2117-2128
(9)Ipragliflozin effectively reduced visceral fat in Japanese patients with type 2 diabetes under adequate diet therapy. Yamamoto C, Miyoshi H, Ono K, Sugawara H, Kameda R, Ichiyama M, Yamamoto K, Nomoto H, Nakamura A, Atsumi T. Endocr J. 2016 Jun 30;63(6):589-96.
薬剤師専門サイト「ファーマシスタ」のFacebookページに「いいね!」をすると、薬剤師が現場で活躍するために役立つ情報を受け取ることができます。ぜひ「いいね!」をよろしくお願いします。
お客様により安全にご利用いただけるように、SSLでの暗号化通信で秘匿性を高めています。
コメント欄ご利用についてのお願い
※コメントはサイト管理者の承認後に公開されます