チェーン薬局勤務の薬剤師シンです。
「抗不安薬をこのまま飲み続けて本当に大丈夫かしら・・・?」
「依存性がないか心配・・・。」
「睡眠薬はできれば飲みたくないんだけど、どうしても頼ってしまう・・・。」
このような抗不安薬や睡眠薬についての相談を薬局で受ける機会は多いのではないでしょうか?
今回は、ベンゾジアゼピン系薬(以下BZ)の削減のために薬剤師ができることについてご紹介していきます。
BZの副作用として、ふらつき、傾眠、骨折が有名ですが、認知症増加や自殺増加、奇異反応といった副作用も知られています。(1)
奇異反応とは、高用量でかえって不安、焦燥、気分異変性、攻撃性が上昇する反応です。
これらの副作用より、日本老年医学会の「高齢者に対して特に慎重な投与を要する薬物のリスト」に挙げられています。(2)
しかし、BZには常用量で依存症が起きるため、なかなか削減できません。(3)
BZによる睡眠効果は4週間程度しか持続せず、それより長期に服用してもデメリットしかないとの報告があります。(4)
しかし、離脱しようとすると反跳性不眠が生じるため、患者さんは、薬があれば眠れる、薬がないと眠れないとの認識を持ちやすくなってしまいます。
2016年度診療報酬改定では、
を処方した場合、処方料20点、処方箋料30点、薬剤料100分の80へ減算との規定がありました。
なお、通常の処方料は42点、処方箋料68点です。
2018年度改定では、上記に加え、
が追加になり、処方料18点、処方箋料28点と、さらに減算になりました。
また、BZ系抗不安薬・睡眠薬を、同一用法・用量で12月以上継続処方した場合、処方料29点、処方箋料40点が新設され、1種類の睡眠薬であっても減算となることとなりました。
ただし、
は除外されます。
一方、加算としては、向精神薬調整連携加算12点が算定されました。
BZ系薬剤を12月以上同一の用量・用法で処方されていた患者に対し、減薬の上、処方箋料の場合は薬剤師へ、処方料の場合は薬剤師又は看護師へ、症状の変化等の確認を指示した場合に算定できます。
上記のように、BZ系薬剤や抗精神病薬の削減を求められておりますが、多くの医師は、その減薬方法が分かりません。
精神科の専門医であっても、全ての患者さんに対して減薬できるものではありません。
減薬のための確立された方法も存在しません。
ただし、いくつかの減薬方法が提案されております。
それらの方法をもとに、薬剤師が、減薬のサポートをできるかもしれません。
減薬においてもっとも大切なことは、継続的に経過観察をすることです。
減薬時に体調悪化となり、結局、元の量よりも増えてしまうこともあります。
それでも、患者さんを見放さず、継続的に関わり続ける薬剤師の存在は、方法論以上に、ただ存在だけで患者さんのサポートとなれる可能性があります。
特に、減薬においては、これまでの経緯を把握した上で、それぞれの患者さんに対し、個別の対応を行うことが求められます。
その意味でも、かかりつけ薬剤師であることは意味があるでしょう。
中医協はじめ、多くの識者、メディアからかかりつけ薬剤師の存在意義に疑問が投げかけられておりますが、減薬に関わることは、それらの疑問に対する一つの回答となると、私は考えております。
ここからは、各論に入っていきます。まずは、BZの内、どの薬剤が依存性を起こしやすいのか、ご説明します。
1ヶ月の服用によって、約半数の方で依存性が形成されたとの報告もあります。依存性は、短時間作用型のものの方が起こりやすいと言われております。(3)
厚生労働省医薬・生活衛生局安全対策課が公表した「催眠鎮静薬、抗不安薬及び抗てんかん薬の 依存性に係る添付文書改訂について」によると、国内で50件以上の依存性の報告のある薬剤は、以下の通りです。
| 一般名 先発品商品名 |
報告症例数 | 報告件数 |
| エチゾラム デパス |
695例 | 720件 |
| アルプラゾラム コンスタン、ソラナックス |
171例 | 179件 |
| トリアゾラム ハルシオン |
158例 | 163件 |
| ゾルピデム マイスリー |
126例 | 129件 |
| クロチアゼパム リーゼ |
118例 | 121件 |
| ロフラゼプ メイラックス |
64例 | 74件 |
上記の内、ロフラゼプ以外は、超短時間型や短時間型です。
なお、例数と件数が異なるのは、一人で複数回の副作用報告をされた患者がいるものと思われます。
消失半減期による分類はこちらにまとめています。
ベンゾジアゼピン系抗不安薬・睡眠薬一覧
ここからは、実際にBZ削減のための方法論をご説明します。(5)
短時間作用型は、反跳性不眠など、離脱症状が起こりやすいことから、イギリスのアシュトン医師は、長時間作用型で力価の低いジアゼパムに置換する方法を考案しました。
ジアゼパムには、2mg錠、5mg錠、10mg錠があり、2mg錠の半錠を合わせると1mg単位での減量が可能です。
ジアゼパム5mgに相当する用量を示します。
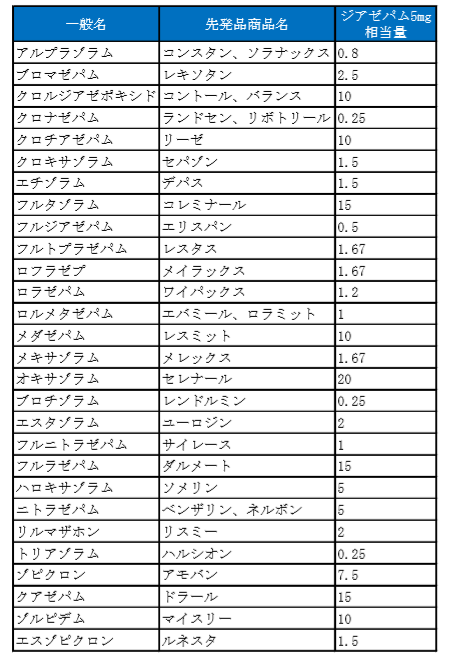
アシュトン・マニュアルでは、上記の換算表を基に、近い量のジアゼパムに置換し、減量していきます。
例として、アルプラゾラムからジアゼパムへの置換、減量スケジュールを示します。
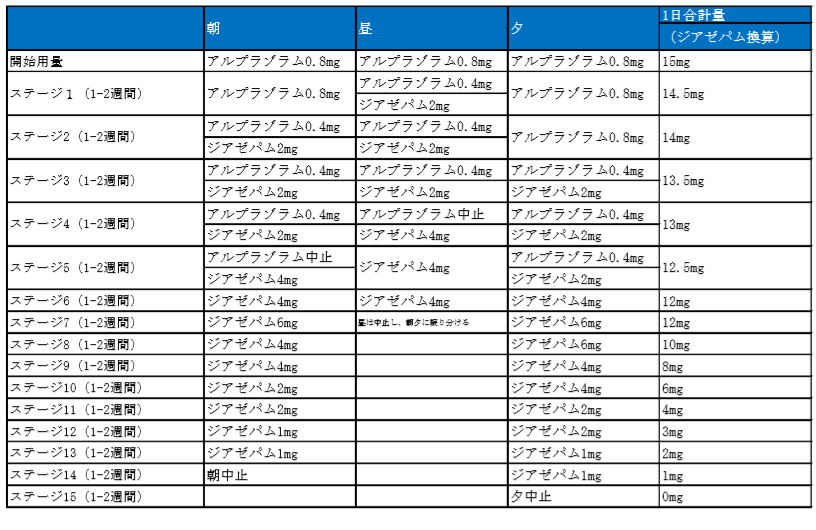
ジアゼパムは、長時間作用型なので、後半は1日2回に変更しております。
また、終盤は、半錠きざみにしております。
なお、マニュアルでは、アルプラゾラム1回2mg、1日3回からの開始でしたが、日本の承認用量に合わせ、少ない量から開始するスケジュールとしました。
マニュアルは、ジアゼパムは、長時間作用型であるため、退薬症候が出にくいという仮説に基づいて作成されたものですが、そうとも限らないとの報告もあります。(7)(8)
また、長時間作用型であることは日中の眠気、ふらつきを起こしやすいという欠点があります。
マニュアル中では、ゾピクロンをジアゼパムに置換するスケジュールも記載されておりましたが、超短時間作用型を、ふらつきリスクの大きい長時間作用型に置換することには異論もあります。(7)(8)
漸減はアシュトン・マニュアルよりも、正攻法といえる方法です。
1/4ずつ削減することで、退薬症候は出現しにくくなると言われております。(9)
特に、短時間作用型を1日1錠で服用しているような場合には、ジアゼパム置換よりも、そのまま漸減する方が良いとの報告があります。
散剤が存在する薬剤については、もっと細かく用量で刻んでの減量もできるでしょう。
薬局にて1/4錠ずつに割って分包する方法もあります。
患者さんの判断で3/4錠程度に減薬して服用してもらうものです。
精神科疾患治療薬においては(もしくは、全ての疾患において)、患者さんの自己判断による調節は認められないとの意見もあります。
患者さんへ調節服用を指導する際には、逐一疑義照会が必要との見解もあります。
しかし、少なくとも私は、地方厚生局の個別指摘事項において、疑義照会なしで自己調節を指示したことについて指摘を受けた事例を見たことはありません。
私は、精神科疾患含め対症療法薬は、症状に合わせて自己調節してもよいと考えております。
ただし、精神科疾患用薬を自己調節で減量する場合、薬剤師が、退薬症候を説明し、漸減するよう指導することは必須だと考えます。
減薬をしようとしても、1回眠れないと諦めてしまう患者さんも多いです。
そのため、あらかじめ減薬によって生じる退薬症候を説明したうえで、挑戦してもらうことが良いかもしれません。
退薬症候としては、不眠、過敏になる、発汗、胃腸の不調といった症状が起きることがりますが、重篤になることは稀です。
また、症状の継続は、2-3日から、長くても4週程度で治まります。(9)
不眠以外の疾患の可能性の検討とカウンセリングについて>
薬剤師専門サイト「ファーマシスタ」のFacebookページに「いいね!」をすると、薬剤師が現場で活躍するために役立つ情報を受け取ることができます。ぜひ「いいね!」をよろしくお願いします。
お客様により安全にご利用いただけるように、SSLでの暗号化通信で秘匿性を高めています。
コメント欄ご利用についてのお願い
※コメントはサイト管理者の承認後に公開されます